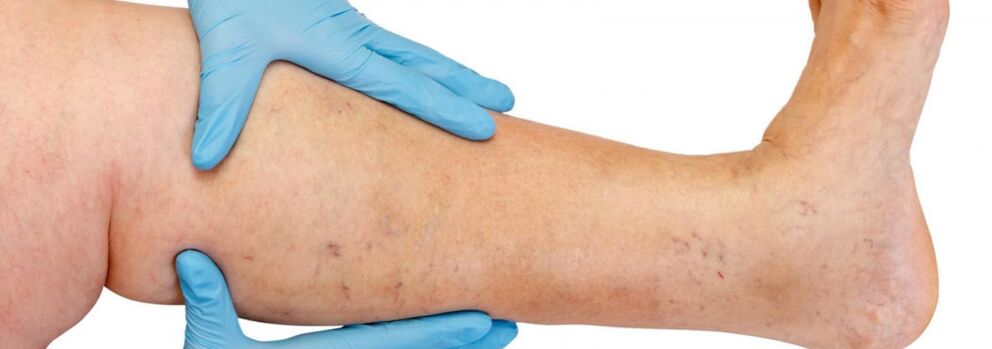
La estructura anatómica del sistema venoso de las extremidades inferiores se caracteriza por una gran variabilidad. El conocimiento de las características individuales de la estructura del sistema venoso juega un papel importante en la evaluación de los datos del examen instrumental y en la elección del método de tratamiento correcto.
Las venas de las extremidades inferiores se dividen en superficiales y profundas. El sistema venoso superficial de las extremidades inferiores parte de los plexos venosos de los dedos de los pies, formando la red venosa del dorso del pie y el arco dorsal cutáneo del pie. De ella se originan las venas marginales medial y lateral, que pasan a las venas safena mayor y menor, respectivamente. La vena safena mayor es la vena más larga del cuerpo, contiene de 5 a 10 pares de válvulas y su diámetro normal es de 3 a 5 mm. Se origina en el tercio inferior de la pierna delante del epicóndilo medial y asciende en el tejido subcutáneo de la pierna y el muslo. En la zona de la ingle, la vena safena mayor desemboca en la vena femoral. A veces, la vena safena mayor del muslo y la pierna puede estar representada por dos o incluso tres troncos. La vena safena menor comienza en el tercio inferior de la pierna a lo largo de su superficie lateral. En el 25% de los casos desemboca en la vena poplítea en la zona de la fosa poplítea. En otros casos, la vena safena menor puede elevarse por encima de la fosa poplítea y fluir hacia la vena femoral, la vena safena mayor o la vena profunda del muslo.
Las venas profundas del dorso del pie comienzan con las venas metatarsianas dorsales del pie, que desembocan en el arco venoso dorsal del pie, desde donde fluye la sangre hacia las venas tibiales anteriores. A nivel del tercio superior de la pierna, las venas tibiales anterior y posterior se fusionan para formar la vena poplítea, que se ubica lateral y algo posterior a la arteria del mismo nombre. En la zona de la fosa poplítea, la vena safena menor y las venas de la articulación de la rodilla desembocan en la vena poplítea. La vena profunda del muslo suele desembocar en la vena femoral entre 6 y 8 cm por debajo del pliegue inguinal. Por encima del ligamento inguinal, este vaso recibe la vena epigástrica, la vena profunda que rodea el ilion, y pasa a la vena ilíaca externa, que se fusiona con la vena ilíaca interna en la articulación sacroilíaca. La vena ilíaca común pareada comienza después de la confluencia de las venas ilíacas externa e interna. Las venas ilíacas comunes derecha e izquierda se fusionan para formar la vena cava inferior. Es un vaso grande sin válvulas, de 19-20 cm de largo y 0,2-0,4 cm de diámetro. La vena cava inferior tiene ramas parietales y viscerales, a través de las cuales fluye la sangre desde las extremidades inferiores, la parte inferior del torso, los órganos abdominales y la pelvis pequeña.
Las venas perforantes (comunicantes) conectan las venas profundas con las superficiales. La mayoría de ellas tienen válvulas ubicadas suprafascialmente y gracias a las cuales la sangre pasa de las venas superficiales a las profundas. Hay venas perforantes directas e indirectas. Los directos conectan directamente las redes venosas profundas y superficiales, los indirectos se conectan indirectamente, es decir, primero fluyen hacia la vena muscular, que luego desemboca en la vena profunda.
La gran mayoría de las venas perforantes surgen de afluentes y no del tronco de la vena safena mayor. En el 90% de los pacientes hay incompetencia de las venas perforantes de la superficie medial del tercio inferior de la pierna. En la parte inferior de la pierna se observa con mayor frecuencia insuficiencia de las venas perforantes de Cockett, que conectan la rama posterior de la vena safena mayor (vena de Leonardo) con las venas profundas. En el tercio medio e inferior del muslo suele haber de 2 a 4 venas perforantes más permanentes (Dodd, Gunter), que conectan directamente el tronco de la vena safena mayor con la vena femoral. Con la transformación varicosa de la vena safena menor, se observan con mayor frecuencia venas comunicantes incompetentes en el tercio medio e inferior de la pierna y en el área del maléolo lateral.
Curso clínico de la enfermedad.
Principalmente, las venas varicosas ocurren en el sistema de la vena safena mayor, con menos frecuencia en el sistema de la vena safena menor y comienzan en las afluentes del tronco de la vena en las piernas. El curso natural de la enfermedad en la etapa inicial es bastante favorable; Durante los primeros 10 años o más, aparte de un defecto cosmético, es posible que a los pacientes no les moleste nada. Posteriormente, si no se realiza un tratamiento oportuno, comienzan a aparecer quejas de sensación de pesadez, fatiga en las piernas y su hinchazón después de la actividad física (caminatas largas, de pie) o durante el día, especialmente en la estación calurosa. La mayoría de los pacientes se quejan de dolor en las piernas, pero tras un interrogatorio detallado se puede revelar que se trata precisamente de una sensación de plenitud, pesadez y plenitud en las piernas. Incluso con un breve descanso y una posición elevada de la extremidad, la gravedad de las sensaciones disminuye. Son estos síntomas los que caracterizan la insuficiencia venosa en esta etapa de la enfermedad. Si hablamos de dolor, es necesario excluir otras causas (insuficiencia arterial de las extremidades inferiores, trombosis venosa aguda, dolor articular, etc.). La progresión posterior de la enfermedad, además de un aumento en el número y tamaño de las venas dilatadas, conduce a la aparición de trastornos tróficos, a menudo debido a la adición de venas perforantes incompetentes y a la aparición de insuficiencia valvular de las venas profundas.
En caso de insuficiencia de las venas perforantes, los trastornos tróficos se limitan a cualquiera de las superficies de la pierna (lateral, medial, posterior). Los trastornos tróficos en la etapa inicial se manifiestan por hiperpigmentación local de la piel, luego se produce un engrosamiento (induración) del tejido adiposo subcutáneo hasta el desarrollo de la celulitis. Este proceso termina con la formación de un defecto ulcerativo-necrótico, que puede alcanzar un diámetro de 10 cm o más y extenderse profundamente hacia la fascia. El lugar típico de aparición de úlceras tróficas venosas es el área del maléolo medial, pero la localización de las úlceras en la parte inferior de la pierna puede ser diferente y múltiple. En la etapa de trastornos tróficos, se produce picazón y ardor intensos en el área afectada; Algunos pacientes desarrollan eczema microbiano. El dolor en la zona de la úlcera puede no expresarse, aunque en algunos casos es intenso. En esta etapa de la enfermedad, la pesadez y la hinchazón en la pierna se vuelven constantes.
Diagnóstico de venas varicosas.
Es especialmente difícil diagnosticar la etapa preclínica de las venas varicosas, ya que es posible que un paciente así no tenga venas varicosas en las piernas.
En tales pacientes, el diagnóstico de venas varicosas en las piernas se rechaza erróneamente, aunque hay síntomas de venas varicosas, indicaciones de que el paciente tiene familiares que padecen esta enfermedad (predisposición hereditaria) y datos de ultrasonido sobre los cambios patológicos iniciales en el sistema venoso.
Todo esto puede provocar el incumplimiento de los plazos para el inicio óptimo del tratamiento, la formación de cambios irreversibles en la pared venosa y el desarrollo de complicaciones muy graves y peligrosas de las venas varicosas. Sólo cuando la enfermedad se reconoce en una fase preclínica temprana es posible prevenir cambios patológicos en el sistema venoso de las piernas mediante efectos terapéuticos mínimos sobre las venas varicosas.
Evitar diversos tipos de errores de diagnóstico y hacer un diagnóstico correcto sólo es posible después de un examen exhaustivo del paciente por parte de un especialista experimentado, la interpretación correcta de todas sus quejas, un análisis detallado de la historia de la enfermedad y la máxima información posible sobre el estado del sistema venoso de las piernas obtenida utilizando los equipos más modernos (métodos de diagnóstico instrumental).
A veces se realiza una exploración dúplex para determinar la ubicación exacta de las venas perforantes, identificando el reflujo venovenoso en un código de colores. En caso de insuficiencia valvular, sus válvulas dejan de cerrarse por completo durante la maniobra de Valsava o pruebas de compresión. La insuficiencia valvular conduce a la aparición de reflujo venovenoso, alto, a través de la unión safenofemoral incompetente, y bajo, a través de las venas perforantes incompetentes de la pierna. Con este método, es posible registrar el flujo inverso de sangre a través de las valvas prolapsadas de una válvula incompetente. Por eso el diagnóstico es multietapa o multinivel. En una situación normal, el diagnóstico se realiza después de un diagnóstico por ultrasonido y un examen por parte de un flebólogo. Sin embargo, en casos especialmente difíciles, el examen debe realizarse por etapas.
- En primer lugar, un cirujano flebólogo realiza un examen e interrogatorio exhaustivos;
- si es necesario, se envía al paciente para métodos de investigación instrumental adicionales (angioescaneo dúplex, fleboscintigrafía, linfoescintigrafía);
- a los pacientes con enfermedades concomitantes (osteocondrosis, eczema varicoso, insuficiencia linfovenosa) se les ofrece consulta con los principales consultores especialistas en estas enfermedades) o métodos de investigación adicionales;
- Todos los pacientes que requieren cirugía son consultados primero por el cirujano y, si es necesario, por un anestesiólogo.
Tratamiento
El tratamiento conservador está indicado principalmente en pacientes que tienen contraindicaciones para el tratamiento quirúrgico: por su estado general, con una ligera dilatación de las venas que provoca únicamente molestias cosméticas, o si se rechaza la intervención quirúrgica. El tratamiento conservador tiene como objetivo prevenir un mayor desarrollo de la enfermedad. En estos casos, se debe recomendar a los pacientes que vendan la superficie afectada con una venda elástica o usen medias elásticas, coloquen periódicamente las piernas en posición horizontal y realicen ejercicios especiales para el pie y la parte inferior de la pierna (flexión y extensión de las articulaciones del tobillo y la rodilla) para activar la bomba musculovenosa. La compresión elástica acelera y mejora el flujo sanguíneo en las venas profundas del muslo, reduce la cantidad de sangre en las venas safenas, previene la formación de edema, mejora la microcirculación y ayuda a normalizar los procesos metabólicos en los tejidos. El vendaje debe comenzar por la mañana, antes de levantarse de la cama. El vendaje se aplica con una ligera tensión desde los dedos hasta el muslo, con el agarre obligatorio de la articulación del talón y el tobillo. Cada ronda posterior del vendaje debe superponerse a la anterior a la mitad. Se recomienda utilizar prendas de punto médicas certificadas con selección individual del grado de compresión (de 1 a 4). Los pacientes deben usar zapatos cómodos con suelas duras y tacones bajos, evitar estar de pie durante mucho tiempo, realizar trabajos físicos pesados y trabajar en áreas cálidas y húmedas. Si, debido a la naturaleza de la actividad laboral, el paciente tiene que estar sentado durante mucho tiempo, entonces las piernas deben colocarse en una posición elevada colocando un soporte especial de la altura requerida debajo de los pies. Es recomendable caminar un poco cada 1-1,5 horas o ponerse de puntillas de 10 a 15 veces. Las contracciones resultantes de los músculos de la pantorrilla mejoran la circulación sanguínea y aumentan el flujo venoso. Durante el sueño, las piernas deben estar en una posición elevada.
Se recomienda a los pacientes que limiten la ingesta de agua y sal, normalicen el peso corporal y tomen periódicamente diuréticos y medicamentos que mejoren el tono venoso. Según las indicaciones, se prescriben medicamentos que mejoran la microcirculación en los tejidos. Para el tratamiento, se recomienda utilizar medicamentos antiinflamatorios no esteroides.
La fisioterapia juega un papel importante en la prevención de las venas varicosas. Para las formas sencillas, son útiles los procedimientos con agua, especialmente la natación, los baños de pies tibios (no más de 35°) con una solución de sal de mesa al 5-10%.
Escleroterapia de compresión
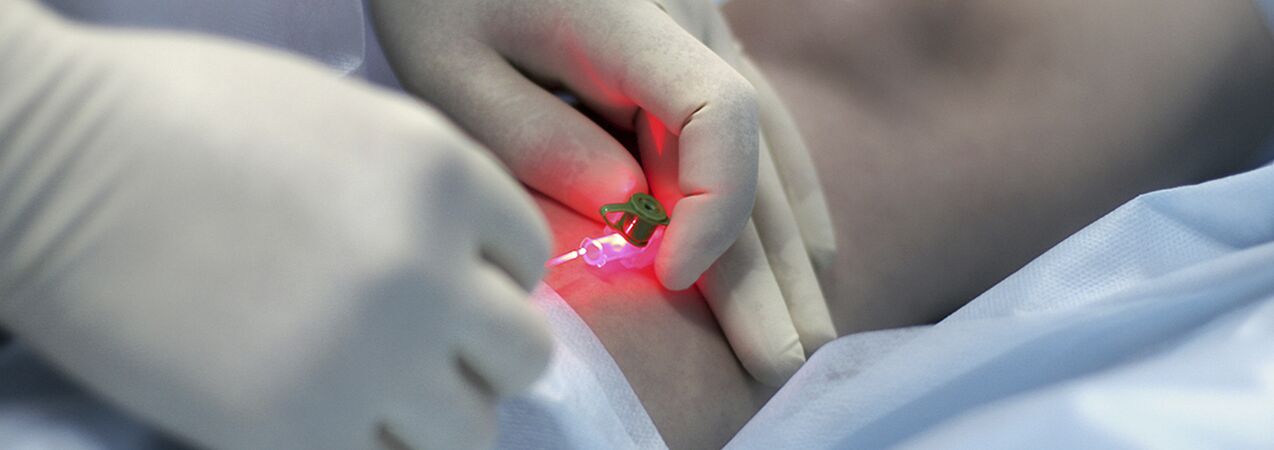
Las indicaciones de la terapia con inyecciones (escleroterapia) para las venas varicosas aún están en debate. El método consiste en introducir un agente esclerosante en la vena dilatada, su posterior compresión, desolación y esclerosis. Los medicamentos modernos utilizados para estos fines son bastante seguros, es decir, no causan necrosis de la piel ni del tejido subcutáneo cuando se administran por vía extravasal. Algunos especialistas utilizan la escleroterapia para casi todas las formas de varices, mientras que otros rechazan el método por completo. Lo más probable es que la verdad se encuentre en algún punto intermedio, y tiene sentido que las mujeres jóvenes con las etapas iniciales de la enfermedad utilicen el método de tratamiento por inyección. Lo único es que se les debe advertir sobre la posibilidad de recaída (mayor que con la intervención quirúrgica), la necesidad de usar constantemente un vendaje de compresión fijador durante un tiempo prolongado (hasta 3-6 semanas) y la probabilidad de que se requieran varias sesiones para una esclerosis completa de las venas.
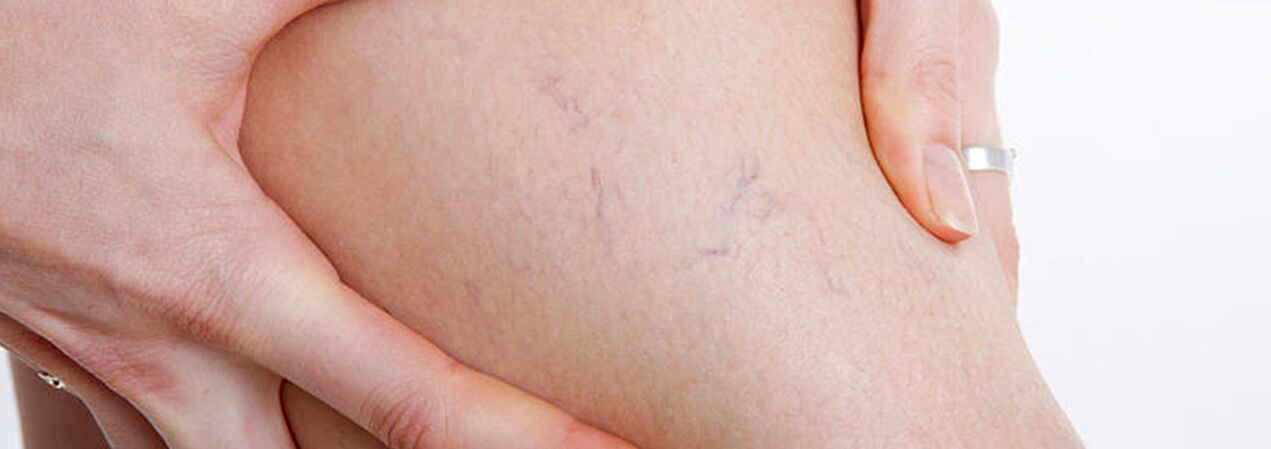
El grupo de pacientes con venas varicosas debe incluir pacientes con telangiectasias (“arañas vasculares”) y dilatación con malla de las pequeñas venas safenas, ya que las causas del desarrollo de estas enfermedades son idénticas. En este caso, junto con la escleroterapia, también se puede coagulación láser percutánea, pero sólo después de excluir daños a las venas profundas y perforantes.
Coagulación láser percutánea (PLC)
Este es un método basado en el principio de fotocoagulación selectiva (fototermólisis), basado en la diferente absorción de la energía láser por diversas sustancias en el cuerpo. Una característica especial del método es la naturaleza sin contacto de esta tecnología. El cabezal de enfoque concentra la energía en un vaso sanguíneo de la piel. La hemoglobina del vaso absorbe selectivamente rayos láser de una determinada longitud de onda. Bajo la acción de un láser, se produce la destrucción del endotelio en la luz del vaso, lo que conduce al pegado de las paredes del vaso.
La eficacia de la PLK depende directamente de la profundidad de penetración de la radiación láser: cuanto más profundo sea el vaso, más larga debe ser la longitud de onda, por lo que la PLK tiene indicaciones bastante limitadas. Para vasos con un diámetro superior a 1,0-1,5 mm, la microescleroterapia es la más eficaz. Teniendo en cuenta la distribución extensa y ramificada de las arañas vasculares en las piernas y el diámetro variable de los vasos, actualmente se utiliza activamente un método de tratamiento combinado: en la primera etapa, se realiza la escleroterapia de las venas con un diámetro de más de 0,5 mm, luego se utiliza un láser para eliminar las "estrellas" restantes de menor diámetro.
El procedimiento es prácticamente indoloro y seguro (no se utilizan enfriamiento de la piel ni anestésicos), ya que la luz del dispositivo pertenece a la parte visible del espectro y la longitud de onda de la luz está diseñada para que el agua de los tejidos no hierva y el paciente no sufra quemaduras. Para pacientes con alta sensibilidad al dolor, se recomienda la aplicación preliminar de una crema con efecto anestésico local. El eritema y la hinchazón desaparecen en 1 o 2 días. Después del tratamiento, durante aproximadamente dos semanas, algunos pacientes pueden experimentar un oscurecimiento o aclaramiento del área de piel tratada, que luego desaparece. En las personas de piel clara, los cambios son casi imperceptibles, pero en pacientes de piel oscura o con un bronceado intenso, el riesgo de sufrir una pigmentación temporal de este tipo es bastante alto.
El número de procedimientos depende de la complejidad del caso: los vasos sanguíneos se encuentran a diferentes profundidades, las lesiones pueden ser menores u ocupar una superficie de piel bastante grande, pero generalmente no se necesitan más de cuatro sesiones de terapia con láser (de 5 a 10 minutos cada una). El máximo resultado en tan poco tiempo se logra gracias a la forma única "cuadrada" del pulso de luz del dispositivo; aumenta su efectividad en comparación con otros dispositivos, reduciendo también la posibilidad de efectos secundarios después del procedimiento.
Tratamiento quirúrgico
La cirugía es el único método de tratamiento radical para pacientes con venas varicosas de las extremidades inferiores. El objetivo de la operación es eliminar los mecanismos patogénicos (reflujo veno-venoso). Esto se logra extirpando los troncos principales de la vena safena mayor y menor y ligando las venas comunicantes incompetentes.
El tratamiento quirúrgico de las varices tiene una historia de cien años. Anteriormente, y muchos cirujanos todavía lo hacen, se utilizaban grandes incisiones a lo largo de las venas varicosas y anestesia general o espinal. Las huellas de una “miniflebectomía” de este tipo siguen siendo un recordatorio de la cirugía para toda la vida. Las primeras operaciones en las venas (según Schade, según Madelung) fueron tan traumáticas que el daño causado por ellas superó el daño de las venas varicosas.
En 1908, el cirujano estadounidense Babcock ideó un método para extraer las venas subcutáneas utilizando una sonda de metal rígida con una aceituna. Este método quirúrgico para eliminar las venas varicosas todavía se utiliza de forma mejorada en muchos hospitales públicos. Las venas varicosas se eliminan mediante incisiones separadas, como sugiere el cirujano Narat. Por tanto, la flebectomía clásica se denomina método de Babcock-Narat. La flebectomía según Babcock-Narat tiene desventajas: grandes cicatrices después de la cirugía y alteración de la sensibilidad de la piel. La capacidad de trabajo se reduce durante 2 a 4 semanas, lo que dificulta que los pacientes acepten el tratamiento quirúrgico de las venas varicosas.
Los flebólogos han desarrollado una tecnología única para tratar las venas varicosas en un día. Los casos complejos se operan utilizando tecnología combinada. Los principales troncos varicosos de gran tamaño se eliminan mediante stripping invertido, que implica una intervención mínima a través de miniincisiones (de 2 a 7 mm) de la piel, que prácticamente no dejan cicatrices. El uso de una técnica mínimamente invasiva implica un trauma tisular mínimo. El resultado de esta operación es la eliminación de las varices con un excelente resultado estético. El tratamiento quirúrgico combinado se realiza bajo anestesia total intravenosa o raquídea, con un período máximo de hospitalización de hasta 1 día.
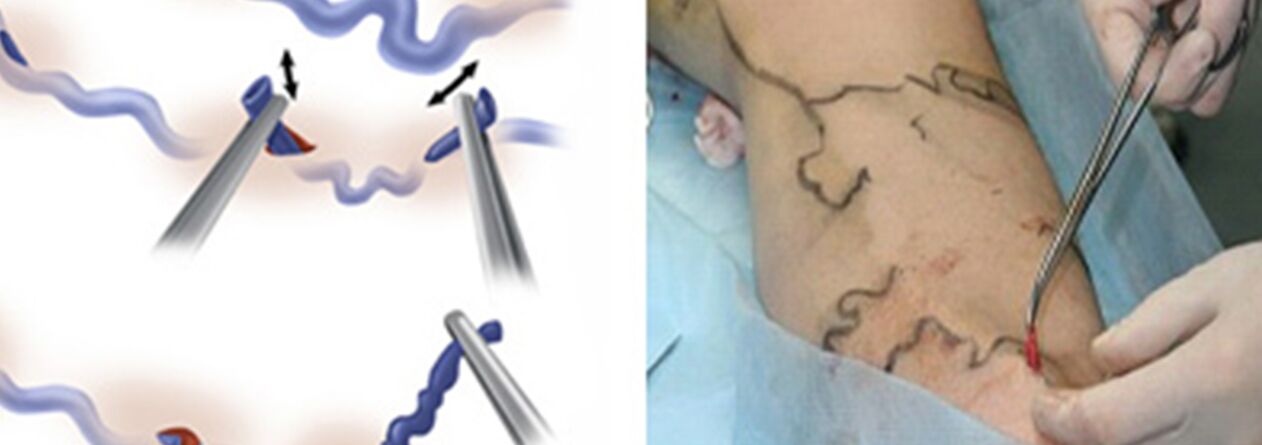
El tratamiento quirúrgico incluye:
- Crossectomía: cruzar el lugar donde el tronco de la vena safena mayor desemboca en el sistema venoso profundo;
- El stripping es la extirpación de un fragmento de vena varicosa. Sólo se elimina la vena varicosa, y no toda (como en la versión clásica).
En realidad miniflebectomía reemplazó la técnica de Narat para eliminar los afluentes varicosos de las venas principales. Anteriormente, a lo largo de las varices, se realizaban incisiones en la piel de 1-2 a 5-6 cm, a través de las cuales se aislaban y eliminaban las venas. El deseo de mejorar el resultado cosmético de la intervención y de poder eliminar las venas no mediante incisiones tradicionales, sino mediante miniincisiones (punciones), obligó a los médicos a desarrollar herramientas que les permitan hacer casi lo mismo a través de un mínimo defecto de la piel. Así surgieron juegos de “ganchos” para flebectomía de varios tamaños y configuraciones y espátulas especiales. Y en lugar de un bisturí normal, para perforar la piel se empezaron a utilizar bisturíes con una hoja muy estrecha o agujas de un diámetro bastante grande (por ejemplo, una aguja utilizada para extraer sangre venosa para análisis con un diámetro de 18G). Idealmente, la marca de un pinchazo con una aguja de este tipo es prácticamente invisible después de un tiempo.
Algunas formas de venas varicosas se tratan de forma ambulatoria con anestesia local. El mínimo traumatismo durante la miniflebectomía, así como el bajo riesgo de intervención, permiten realizar esta operación en un hospital de día. Después de una observación mínima en la clínica después de la cirugía, el paciente puede ser enviado a casa por su cuenta. En el postoperatorio se mantiene un estilo de vida activo y se fomenta la marcha activa. La incapacidad laboral temporal no suele durar más de 7 días, después de lo cual es posible empezar a trabajar.
¿Cuándo se utiliza la microflebectomía?
- Cuando el diámetro de los troncos varicosos de la vena safena mayor o menor sea superior a 10 mm;
- Después de sufrir tromboflebitis de los principales troncos subcutáneos;
- Después de la recanalización de los troncos después de otros tipos de tratamiento (EVLT, escleroterapia);
- Eliminación de venas varicosas individuales muy grandes.
Puede ser una operación independiente o ser parte de un tratamiento combinado de venas varicosas, combinado con tratamiento de venas con láser y escleroterapia. Las tácticas de uso se determinan individualmente, siempre teniendo en cuenta los resultados de la ecografía dúplex del sistema venoso del paciente. La microflebetomía se utiliza para eliminar venas de diversas ubicaciones que han cambiado por diversos motivos, incluso en la cara. El profesor Varadi de Frankfurt desarrolló sus prácticos instrumentos y formuló los postulados básicos de la microflebectomía moderna. El método de flebectomía Varadi proporciona excelentes resultados cosméticos sin dolor ni hospitalización. Este es un trabajo muy minucioso, casi de joyería.
Después de la cirugía de venas
El postoperatorio de la flebectomía “clásica” habitual es bastante doloroso. A veces, los hematomas grandes son motivo de preocupación y se produce hinchazón. La cicatrización de las heridas depende de la técnica quirúrgica del flebólogo; a veces hay fuga de linfa y formación prolongada de cicatrices visibles; A menudo, después de una flebectomía importante persiste una pérdida de sensibilidad en la zona del talón.
Por el contrario, tras una miniflebectomía las heridas no requieren sutura, ya que se trata sólo de punciones, no hay dolor y en la práctica no se ha observado daño a los nervios cutáneos. Sin embargo, estos resultados de la flebectomía sólo los logran flebólogos muy experimentados.

























